Кишечная инфекция – это понятие, объединяющее множество различных заболеваний. Причиной их появления становятся вирусы и бактерии, а также токсины, которые вырабатываются в процессе их жизнедеятельности. С такой проблемой хоть раз в жизни сталкивается практически каждый человек. Для того чтобы избегать подобных неприятных ситуаций, необходимо разобраться в особенностях болезни, особенностях заражения и появляющейся симптоматике.
Кишечная инфекция объединяет в себе порядка 30 заболеваний . Они развиваются под действием патогенных микроорганизмов. В первую очередь происходит повреждение пищеварительной системы.
Независимо от разновидности микроорганизма, спровоцировавшего развитие заболевания, кишечные инфекции начинаются остро и имеют общую симптоматику. Появляются признаки общей интоксикации организма, а также особенные проявления, по которым удается распознать возбудителя проблемы.
Кишечные инфекции поражают людей всех возрастов, включая грудных детей. Существует несколько различных способов заражения. В группе риска находятся дети, старики, лица, страдающие хроническими заболеваниями или алкоголизмом.
Основные причины заболевания
Причиной развития заболевания становится попадание в организм патогенных микроорганизмов
. Происходить это может несколькими способами:
- Попадание на посуду или пищу зараженных фекалий грызунов или насекомых.
- Нарушение норм хранения продуктов питания. Нельзя на одной полке холодильника хранить сырое мясо или рыбу и фрукты, которые перед употреблением не будут проходить термическую обработку.
- Недостаточная термическая обработка продуктов. Большинство патогенной микрофлоры погибает при нагреве свыше 70 градусов.
- Нарушение температурного режима хранения пищевых продуктов. Особенно это касается кондитерских и колбасных изделий, молокосодержащих продуктов, а также приготовленных блюд. При условии комнатной температуры микроорганизмы переходят в фазу активного размножения.
- Употребление продуктов низкого качества, которые заражены микроорганизмами.
- Употребление зараженной воды.
Для того чтобы предотвратить заражение, необходимо внимательно следить за качеством питьевой воды и продуктов питания , а также соблюдать правила хранения и приготовления пищи.
Если вы не уверены в безопасности пищи, лучше выбросьте ее. Даже малейшие признаки порчи говорят о том, что весь продукт заражен и его употребление опасно для здоровья.
К чему приводит заболевание
Проникая в организм человека, бактерии оказывают негативное воздействие на слизистые поверхности кишечника и желудка
. Запускается воспалительный процесс. Его локализация приводит к появлению следующих сопутствующих заболеваний: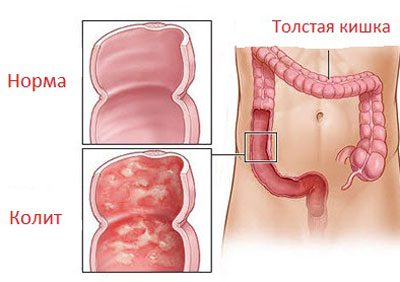
- Энтерит – поражение тонкого кишечника.
- Гастрит – воспаление различных отделов поверхности желудка.
- Колит – поражение стенок толстого кишечника.
- Энтероколит – воспаление одновременно затрагивает несколько отделов кишечника.
- Гастродуоденит – одновременное повреждение двенадцатиперстной кишки и поверхности желудка.
Все вышеперечисленные заболевания наблюдаются в острой форме. Кишечная инфекция становится провоцирующим фактором.
Классификация и возбудители
Классификация кишечных инфекций составляется по типу микроорганизмов, ставших причиной болезни. Выделяют:
- Бактериальные. Возбудителями становятся бактерии. Они бывают патогенными или условно-патогенными. К первым относятся микроорганизмы, которые не должны содержаться в человеческом организме. При заражении они сразу же провоцируют развитие воспаления. Условно-патогенные бактерии живут в теле каждого человека. Но при определенных условиях происходит их активное размножение, что и запускает воспалительный процесс. Проникновение в организм опасной микрофлоры происходит при нарушении основ гигиены, а также употреблении инфицированных продуктов питания и воды .
- Вирусные. Воспаление происходит из-за деятельности вирусов. Заражение происходит оральным, бытовым или воздушно-капельным способом. Вероятность появления такой инфекции гораздо выше, чем бактериальной. Переносчиком вируса становится и переболевший человек. Он опасен для окружающих на протяжении двух-трех недель после излечения.
- Протозойный. Встречаются достаточно редко. Заражение происходит при проглатывании грязной воды из инфицированных водоемов. Лечение достаточно длительное и требует применения специализированных лекарственных препаратов.
В зависимости от типа заболевания программы лечения могут несколько разниться. Поэтому, перед тем как приступать к терапии, обязательно проводят определение возбудителя .
Возбудители бактериальной инфекции
Названия и виды кишечных инфекций чаще происходят от наименования возбудителя. Исходя из частоты заражения, список бактериальных заболеваний возглавляют:
- Эшерихиоз. Заболевания вызывается деятельностью кишечной палочки . Происходит быстрое поражение кишечника. Чаще всего такая проблема наблюдается у маленьких детей . Бактерии не теряют активности на протяжении нескольких месяцев.
- Дизентерия. Причиной интоксикации становится жизнедеятельность бактерий, относящихся к роду шигелла. По мере их отмирания в теле человека вырабатывается большое количество токсина. Дизентерия передается при контакте с зараженным человеком или после употребления загрязненной воды или пищи.
- Брюшной тиф. Микроорганизмы попадают в тело человека с водой и продуктами. По мере развития заболевания происходит увеличение очагов поражения в кишечнике, образуются язвы и разрывы стенки. Опасность заболевания еще и в том, что его инкубационный период может достигать двух недель.
- Сальмонеллез. Возбудитель – бактерия сальмонелла. Заражение чаще всего происходит после употребления недоброкачественного мяса, сливочного масла, яиц или молока. Тяжело переноситься в детском возрасте. Может приводить к серьезным осложнениям, например, отеку мозга или почечной недостаточности.
- Холера. Возбудителем становится холерный вибрион. Во время болезни происходит сильное обезвоживание организма за счет непрекращающегося поноса и рвоты. Нередки случаи летального исхода.
- Бруцеллез. Интоксикация бруцеллами приводит к поражению не только ЖКТ, но и опорно-двигательной, половой и нервной систем. Чаще всего заражение происходит после употребления некачественных молочных продуктов. От человека к человеку микроорганизмы не передаются.
- Хеликобактериоз. Воздействие хеликобактер пилори приводит к серьезному поражению двенадцатиперстной кишки и других отделов пищеварительной системы. На слизистых стенках могут образовываться язвы.
- Ботулизм. Это смертельно опасное заболевание вызывается ботулическим токсином. Микроорганизмы размножаются при условии отсутствия кислорода. Поэтому источником заражения часто становятся домашние консервы, приготовленные с нарушением технологии.
- Стафилококк. Вызывается одноименными бактериями группы условно-патогенных. Медленное развитие болезни часто путают с простудой. Неправильное лечение приводит к осложнениям.
Возбудители бактериальных кишечных инфекций быстро размножаются в теле человека . При неправильном или несвоевременном лечении таких заболеваний происходит развитие серьезных осложнений. Поэтому при первых же симптомах необходимо обратиться за помощью к врачу.
Вирусные инфекции
Вирусная инфекция желудочно-кишечного тракта не менее опасна, чем бактериальная. Существует несколько ее разновидностей:
- Энтеровирусная. Наблюдается в острой форме. В первую очередь поражаются мышечная и нервная системы, сердце .
- Энтеральные гепатиты А и Е. Инфицирование происходит при питье некачественной воды, употреблении инфицированных продуктов или использовании грязной посуды.
- Ротавирусный гастроэнтерит. Это заболевание еще именуют кишечным гриппом. Заражение может происходить при контакте с больным человеком. Поэтому при тесном контакте большого количества людей, например, в школе или детском саду, часто наблюдается эпидемия.
Лечение таких заболеваний должно проводиться под обязательным контролем врача . Помните, что самолечение может крайне негативно сказаться на вашем здоровье.
Протозойные инфекции
Выделяют следующие разновидности заболевания: Амебиаз – заражение амебами. В первую очередь поражается толстая кишка. Наблюдается развитие абсцессов в различных внутренних органах. Заражение через воду, пищу или взаимодействие с больным человеком.
Амебиаз – заражение амебами. В первую очередь поражается толстая кишка. Наблюдается развитие абсцессов в различных внутренних органах. Заражение через воду, пищу или взаимодействие с больным человеком.
- Токсоплазмоз. Вызывается токсоплазмой – микроорганизмами, живущими в клетках тела человека или животного.
- Лямблиоз. Возбудителем являются лямблии. Они селятся в тонком кишечнике человека. Заболевание развивается по типу энтерита. При несвоевременном лечении простейшие распространяются по всему организму .
- Балантидиаз. Вызывается жизнедеятельностью инфузории балантидии. Сопровождается развитием язвенного колита.
Обнаружить присутствие в теле человека микроорганизмов можно по анализу мочи, кала или рвотных масс. Иммунитет к таким болезням не вырабатывается .
Симптоматика заболевания
Основные проявления и симптомы острых кишечных инфекций схожи. Сначала болезнь может протекать бессимптомно
. Но чаще симптоматика проявляется достаточно резко. Первыми появляются:
- Болевые ощущения в животе, которые носят приступообразный характер. Продолжительность одного приступа может достигать четырех минут.
- Пониженный аппетит.
- Диарея. Этот симптом необходимо купировать как можно скорее. Продолжительный понос часто становится причиной серьезного обезвоживания организма.
- Проблемы со сном.
- Высыпания на коже.
- Приступы тошноты, рвотные позывы.
- Громкие посторонние шумы в животе.
- Утомляемость, сонливость.
- Повышенная температура при острой кишечной инфекции бывает достаточно часто.
В зависимости возбудителя, давшего старт болезни, выделяют и ряд специфических симптомов. Синдром кишечной инфекции проявляется одной из следующих проблем:
- Гастритический синдром. Сопровождается болевыми ощущениями, локализованными в области желудка, непрекращающимися приступами тошноты и рвотных позывов после каждого приема пищи.
- Гастроэнтеритический синдром. Неприятные ощущения концентрируются в области пупка, появляется рвота, каловые массы приобретают зеленоватый оттенок, в них может обнаруживаться слизь или примеси крови.
- Энтеритический синдром. Основным его симптомом становится часты водянистый стул, который не сопровождается тошнотой или рвотой. Чаще всего такое течение заболевания наблюдается при холере.
- Энтероколитический синдром. Характеризуется сильными болями в животе, учащенными позывами к дефекации. Такая симптоматика свойственна дизентерии или сальмонеллезу.
- Колитический синдром. Болевые ощущения локализуются в нижней части живота. В кале присутствуют следы слизи и крови. Могут появляться ложные позывы к дефекации.
Бактериальная кишечная инфекция имеет симптомы обезвоживания . Это опасное состояние, которое при отсутствии терапии приводит к летальному исходу.
Особенности течения болезни в детском возрасте
Кишечные инфекции в детском возрасте встречаются достаточно часто. Течение болезни сопровождается яркой симптоматикой. Заражение чаще всего происходит через некачественную питьевую воду, молочные смеси, грязные фрукты и овощи
. В некоторых случаях ребенок заболевает после контакта с зараженным человеком. Чаще всего дети страдают от следующих болезней:
- Энтеровирус.
- Сальмонеллез.
- Ротавирусная инфекция.
- Дизентерия.
- Эшерихиоз.
Первые признаки кишечной инфекции: болевые ощущения в области животика, повышение температуры тела, а также рвотные позывы . В каловых массах обнаруживаются следы слизи и крови. Обезвоживание организма проявляется жаждой, сокращением объема мочи и сухостью слизистых оболочек. При длительном нахождении в таком состоянии появляется слабость, чрезмерная сонливость.
Если температура тела малыша поднялась до отметки в 39 градусов, необходимо незамедлительно обратиться к врачу. Помимо приема медикаментозных препаратов, лечение будет включать в себя соблюдение особого рациона питания.
К каким осложнениям может привести болезнь
Если терапия была начала несвоевременно или степень интоксикация оказалась значительной, могут развиться осложнения. Среди них выделяют:
- Инфекционно-токсический шок . Проявляется через короткое время после заражения. Его причиной становится завышенная концентрация отравляющих веществ в теле.
- Дегидратация. Возникает из-за продолжительного поноса и рвоты. Если обезвоживание достигнет критической точки, человек может впасть в кому, после чего наступит смерть. Признаками проблемы становятся: долгое отсутствие мочеиспускания, сухость слизистых оболочек, учащенное сердцебиение, пониженное артериальное давление, изменение цвета кожных покровов.
- Острая почечная недостаточность. Может развиваться под действием токсинов или стать следствием дегидратации .
- Пневмония. Часто встречается у детей. Развивается на фоне частичного обезвоживания.
Если инфекция кишечника привела к подобным осложнениям, потребуется продолжительное сложное лечение.
Что нельзя делать при подозрении на кишечную инфекцию
Нередко люди, заподозрив у себя инфекцию в кишечнике, пытаются справиться с ней самостоятельно. Такое самолечение не может проходить бесследно и часто приводит к осложнениям. Запомните несколько мероприятий, которые запрещено проводить при таком заболевании:
- Купировать болевой синдром при помощи болеутоляющих препаратов. Это затруднит точную постановку диагноза и правильность разработки программы лечения .
- Использовать закрепляющие средства без назначения врача. При остром инфекционном заболевании токсины накапливаются в кишечнике. Диарея помогает организму очищаться. Прием таких медикаментов в этот момент спровоцирует увеличение концентрации токсинов, что усугубит течение болезни.
- Прикладывать к животу горячие компрессы. Тепло способствует усилению воспалительного процесса .
- Применять народные или гомеопатические средства. Такие методики допустимы только в качестве дополнения к консервативному лечению после консультации с лечащим врачом.
Только правильное своевременное лечение с предварительным прохождением медицинского обследования может гарантировать успешное выздоровление. Промедление может угрожать не только вашему здоровью, но и жизни.
Правильная диагностика
Для того чтобы точно определиться с диагнозом и подготовить программу лечения, необходимы следующие мероприятия:
- Сбор анамнеза. Врач должен опросить пострадавшего на предмет жалоб. Необходимо также выяснить события, которые предшествовали появлению симптоматики. Затем специалист проводит осмотр пациента, оценку его состояния.
- Выявить вирусную инфекцию поможет специальный экспресс-тест . Для его проведения тест-полоску опускают в каловые массы человека. Спустя 10 минут снимают показания. Если результат отрицательный, необходимо проведение анализов на бактериальное поражение.
- Бактериологическое исследование позволяет точно определить возбудителя. Оно проводится путем посева образцов кала и рвотных масс на благоприятную среду. Спустя несколько дней образуются колонии микроорганизмов.
- На основании анализа крови проводится серологическое исследование. С его помощью можно выявить наличие в крови антител к микроорганизмам.
Такие простые и доступные методики позволяют с большой точностью выявлять возбудителей заболевания . Если проявляются признаки осложнений, то врач дополнительно назначает инструментальное обследование, например, колоноскопию, ирригоскопию или ректороманоскопию. Они помогают определить состояние органов пищеварения.
Основные принципы лечения
Нередко люди задаются вопросом, может ли кишечная инфекция пройти сама. Специалист дают на это однозначный ответ – нет. Заболевание требует комплексного лечения
. В противном случае велика вероятность развития серьезных осложнений. Для каждого пациента составляется индивидуальная таблица терапии. Принципы лечения следующие:
- Соблюдение пастельного режима и определенного рациона питания. Во время обострения рекомендуется употреблять жидкую пищу: овощные супы, бульоны из нежирных сортов мяса, каши. Разрешены также отварная рыба, паровой омлет, печеные очищенные яблоки, печенье без сдобы. Категорически запрещено употреблять молоко, копченые и жареные блюда, консервы, приправы, лук, чеснок, алкогольные напитки. Молоко не рекомендуется пить в течение последующих трех месяцев после выздоровления.
- Применение специализированных медикаментов. Оно включается в себя следующие направления:
- Лечение в первую очередь направлено на прекращение жизнедеятельности патогенных микроорганизмов. Для этого используют антибиотики и кишечные антисептики. Чаще всего прописывают антибиотики группы фторхинолонов.
- Одновременно с этим необходимо принимать средства для восстановления нормальной микрофлоры кишечника. К ним относятся пробиотики: линекс, хилак Форте, аципол и другие.
- Восстановить водно-солевой баланс помогает регидрационная терапия. Совместно с достаточным употреблением жидкости применяют внутривенные инфузии определенных растворов.
- Очистить организм от токсинов удается при помощи сорбентов: фильтрум, энтеросгель, смекта и другие.
- Наладить нормальное пищеварение помогает прием ферментных препаратов: мезим, креон, панкреатин.
В особо тяжелых случаях может понадобиться госпитализация пострадавшего в медицинское учреждение. Если выявлено заболевание, опасное для окружающих, то больного изолируют. Лечить болезнь необходимо под контролем специалистов. Правильная схема терапии разрабатывается после достоверного определения возбудителя .
Профилактические мероприятия
Для того чтобы свести вероятность заражения к минимуму, необходимо придерживаться следующих рекомендаций:
- Всегда соблюдайте правила личной гигиены. Старайтесь как можно чаще мыть руки . Если такой возможности нет, пользуйтесь антисептическими средствами. Это могут быть антибактериальные влажные салфетки или специальный гель для рук.
- Употребляться только бутилированную или кипяченую воду. Никогда не пейте из неизвестных источников и тем более водоемов.
- Тщательно мойте все овощи и фрукты перед употреблением в проточной воде. Если вы планируете кормить детей, то мыть фрукты необходимо в кипяченой воде. Не лишним будет и ошпарить их кипятком.
- Ешьте только хорошо проваренные блюда. Особенно это касается мяса и рыбы.
- Скоропортящиеся продукты должны обязательно храниться в холодильнике .
- Не накапливайте в доме мусор. Он может послужить благоприятной средой для размножения бактерий. Старайтесь как можно чаще проводить влажную уборку в доме. Особое внимание уделяйте санитарному состоянию ванной комнаты и туалета. Повышенная влажность также способствует размножению бактерий.
Соблюдение таких простых правил поможет вам навсегда забыть о проблеме, как избавиться от кишечной инфекции. Всегда будьте внимательны к своему здоровью и продуктам, которые вы употребляете.
Помните, что при первых симптомах интоксикации необходимо сразу же обращаться к врачу. Самолечение в этом случае недопустимо.
Очень распространенным заболеванием является кишечная инфекция, которая предполагает нарушение деятельности желудочно-кишечного тракта. Согласно статистическим данным, первое место занимает группа острых респираторных заболеваний, а вторыми по частоте распространенности считаются
Стоит заметить, что в группе риска находятся именно дети, так как их организм еще не готов к борьбе со столь серьезной инфекцией. Очень высока доля детских смертей в результате развития тракта. Для предотвращения таких последствий в первую очередь необходимо соблюдать элементарные К таковым можно отнести обязательное мытье рук и всех продуктов, особенно свежих овощей и фруктов. Стоит обратить внимание на воду, которую употребляет ребенок: она должна быть фильтрованной. Убить бактерии также можно с помощью кипячения. С самого детства следует прививать детям простые правила, например, о том, что после туалета нужно мыть руки в обязательном порядке.
Такие меры предосторожности могут обезопасить человека от серьезнейших последствий, ведь кишечная инфекция распространяется в организме достаточно быстро. Инкубационный период любого заболевания кишечника составляет от 12 часов до 2 дней, за это время вирус успевает освоиться в микрофлоре и начать действовать.
Кишечная инфекция: виды
- Холера
- Пищевое отравление
- Дизентерия
- Стафилококк
- Энтеровирус
- Сальмонеллез
- Брюшной тиф
После некоторых видов заболеваний вырабатывается иммунитет, то есть способность организма вырабатывать антитела и предотвращать развитие инфекции. К таковым можно отнести стафилококк, холеру, Иммунная защита может быть как пожизненной, так и на некоторый период времени.
Кишечная инфекция: признаки
На первой стадии заболевания пациент ощущает общую слабость организма, при этом постоянно крутит живот. Постепенно его состояние ухудшается, начинают появляться основные симптомы. Преследует постоянное ощущение тошноты, которое сопровождается Чаще всего возникает сильнейшая диарея, на почве которой происходит резкое повышение температуры. Нередко вызывает болезненные ощущения в области желудка. Впоследствии наблюдается снижение давления, что вызывает потерю сознания при принятии вертикального положения. Пациенту становится холодно, мучает сильнейший озноб.
Наибольшую опасность для жизни человека представляют симптоматические проявления болезни. Например, при сильнейшей диарее происходит резкая потеря жидкости, то есть обезвоживание. Тогда у пациента, занимающегося самолечением (то есть без помощи доктора) может наступить смерть в течение нескольких дней.
Как правило, кишечная инфекция лечится в стационарных условиях, дабы обеспечить пациенту постоянное наблюдение квалифицированного персонала. Первым делом человеку с обезвоживанием назначаются капельницы, также рекомендуется обильное питье. В зависимости от вида заболевания и степени его тяжести назначается медикаментозное лечение. Если обнаруживается тяжелая инфекция, побороть которую самостоятельно организму не под силу, то выписываются антибиотики. А при обычном отравлении назначаются сорбенты с целью
Все попытки вылечиться собственными силами или с помощью информации, найденной в глобальной сети, могут привести к летальному исходу, ведь бывают случаи, когда счет времени идет на часы. Если вовремя обратиться к специалисту, то болезнь будет протекать гораздо легче. А квалифицированное лечение даст быстрый результат и, как итог - полное выздоровление и возвращение к прежней жизни.
В современной инфектологии, несмотря на значительные успехи, еще остаются проблемы, имеющие серьезное социально-экономическое значение для всех стран мира. К их числу относятся острые кишечные инфекционные болезни. В структуре детской заболеваемости и смертности они занимают третье место. Ежегодно в мире острыми кишечными инфекциями заболевают 500 млн человек. В 1982 г. от острой диареи умерли 4,5 млн детей. С 1980 г. ВОЗ начала осуществление программы по борьбе с диарейными болезнями. Вопросам патогенеза, профилакти¬ки и лечения острых кишечных инфекций были посвящены три
Нобелевские конференции (1978, 1980, 1985) и ряд международных симпозиумов.
Эпидемиология. Кишечные инфекции - группа заболеваний, объединенных общим механизмом передачи и локализацией возбудителя в организме. Все кишечные инфекции объединяет ф е -кально-оральный механизм передачи возбудителя; средой обитания этих микроорганизмов является к и ш е ч н и к. В процессе эволюции эти родственные между собой и с кишечной палочкой возбудители выработали способность покидать кишечник и длительное время сохраняться вне его - в пище, почве, воде, загрязненной инфицированными фекалиями, I затем проникать через рот с этой пищей или водой к следующе¬му хозяину. Таким образом, имеют место водный и пище¬вой пути заражения. В некоторых случаях возможен и контактный путь заражения.
Учитывая, что основные патологические процессы возника¬ют в кишечнике, ведущим клиническим проявлением этих болез¬ней является диарея, поэтому ВОЗ рекомендует всю эту груп¬пу инфекций называть диарейными болезнями.
Источником заболевания в большинстве кишеч¬ных инфекций является больной человек или бактерионоси¬тель, при этом бактерионосителем может быть человек, перене¬сший инфекционное заболевание и не болевший им, что имеет огромное эпидемиологическое значение.
Кишечные инфекции встречаются во всех возрастных груп¬пах, однако чаще всего болеют дети грудного и раннего (до 3 лет) возраста, для которых характерна неустойчивость процессов пи¬щеварения и метаболизма, незрелость ферментных систем и ре-гуляторных механизмов (например, еще не завершена миелини-зация нервных волокон), недоразвитость лимфоидного аппарата кишечника. Эти факторы приводят к тому, что у детей при ки¬шечных инфекциях происходят быстрое всасывание токсинов, быстрая и яркая манифестация болезни.
Нормальная работа пищеварительной системы и, в частности, кишечника осуществляется благодаря нормальной работе защит¬ных барьеров желудочно-кишечного тракта.
К защитным барьерам желудочно-кишечного тракта относят нормаль¬но функционирующий эпителий полости рта и пищевода, лимфоэпители-альное глоточное кольцо, соляную кислоту желудка, которая выполняет дезинфицирующую роль; желудочный сок с его протеолитическим эффек¬том. Крайне важными считаются перистальтика кишечника и нормальная микрофлора его с огромным количеством микроорганизмов, которые явля¬ются сапрофитами. Гликопротеиды эпителия выполняют двойную функ¬цию: физического барьера для большинства микроорганизмов и одновре¬менно роль "ложного" рецептора для адгезинов бактерий и их токсинов.
Но самым важным звеном защитного барьера является иммунная сис¬тема. Кишечник, как известно, является самым мощным органом иммуни¬тета. Около половины всех лимфоцитов, главным образом Т-лимфоцитов, располагается в кишечнике: 1) в собственной пластинке слизистой оболоч¬ки (В-лимфоциты, содержащие IgA); 2) межэпителиальные лимфоциты (су-прессорная популяция Т-лимфоцитов); 3) лимфоидные (солитарные и груп¬повые) фолликулы (до 40 % Т-лимфоцитов и антигены активированных В-лимфоцитов, секретирующих IgA). Секреторную систему защиты составля¬ют прежде всего IgA, продуцируемый, помимо того, бокаловидными клетка¬ми, которые тормозят прилипание и колонизацию бактерий на слизистой оболочке, блокируя антигенные компоненты на поверхности бактерий, а также IgE, продуцируемый тучными клетками.
Кишечные инфекции нередко развиваются в случаях полб-ма защитных барьеров пищеварительного тракта. Это возникает на фоне хронического анацидного гастрита, при гастроэнтеритах или энтероколитах, на фоне авитаминоза и дис-бактериоза. Последний развивается прежде всего после длитель¬ного приема лекарств, в первую очередь антибиотиков.
Наконец, последняя особенность кишечных инфекций заклю¬чается в том, что они редко вызываются одним видом возбудите¬ля, чаще бывает сочетание нескольких микроор¬ганизмов или наслоение одной кишечной инфекции на дру¬гую.
Классификация кишечных инфекций. Учитывая этиоло¬гию, принято различать следующие ВИДЫ кишечных инфекций: 1) вирусные; 2) бактериальные; 3) грибковые; 4) протозойные.
Учитывая специфику миграции возбудителя в организме больного, кишечные инфекции по патогенезу и к л и н и -ко-морфологическим проявлениям разделяют на 2 группы: 1) болезни, имеющие классическое циклическое те¬чение, обусловленное генерализацией микроорганизма (бактериемией), т.е. выходом инфекционного агента в кровь; в течении этих инфекций ярко выражены общие и местные изменения (на¬пример, брюшной тиф); 2) болезни ациклического течения, нося¬щие преимущественно местный характер. При этом микроорга¬низм не покидает кишечник (например, дизентерия, холера); в редких случаях, благодаря токсемии наступают и общие рас¬стройства.
ВИРУСНЫЕ КИШЕЧНЫЕ ИНФЕКЦИИ
В кишечнике человека содержится 70 серотипов вирусов, ко¬торые могут инфицировать его организм. К роду энтеровирусов (семейство пикорнавирусов) относят пилиовирусы, вирусы Кок-саки А и В, ЕСНО-вирусы и энтеровирусы типа 68-72. Все эти
вирусы инфицируют кишечник человека, а затем с фекалиями выделяются в окружающую среду. Энтеровирусы могут вызы¬вать параличи, в частности - полиомиелит менингеальные синдромы, миокардит, ви¬русный гепатит (идентифицированный цифрой 72 энтеровирус соответствует, по новой номенклатуре, вирусу гепатита А), эк¬зантемы. Шоковыми органами оказываются ЦНС, миокард, пе¬чень и др. В 60 % случаев болеют дети в возрасте до 9 лет. Тече¬ние заболевания у новорожденных обычно молниеносное, у бо¬лее старших детей и взрослых - чаще острое, изредка хроническое.
В то же время есть группа вирусов, при энтеральном зараже¬нии которыми развиваются вирусные гастроэнтери¬ты с синдромом умеренно выраженной диареи. Среди вирусов, которые вызывают гастроэнтерит, наиболее частыми являются:
- ротавирусы;
- вирусы группы Норуволк (Norwalk viruses);
- кишечные аденовирусы;
- астровирусы; - коронавирусы.
Ротавирусная инфекция. Самая распространенная из всех ви¬русных инфекций (48 %), встречается повсеместно. К возрасту 3 лет практически каждый человек хотя бы однажды перенес за¬болевание, вызванное ротавирусом. Инфекция носит сезонный характер, но преобладает в холодные зимние месяцы, за исклю¬чением тропиков, где она встречается круглый год. Ротавирусы являются единственной наиболее важной причиной поносов, со¬провождающихся тяжелой дегидратацией у детей в возрасте до 3 лет как в развитых, так и в развивающихся странах. Они преж¬де всего поражают детей раннего и младшего возраста, но в семь¬ях, где болен ребенок, они также вызывают диарею у взрослых. Инфекция распространяется фекально-оральным путем, причем в окружающую среду ротавирусы попадают в огромном количестве (до 1010 вирусных частиц в 1 г) с фекалиями.
Изменения в желудке обычно носят характер острого ката¬рального гастрита с полнокровием сосудов, умеренным отеком стромы и незначительно выраженной инфильтрацией собствен¬ной пластинки слизистой оболочки лимфоцитами и эозинофила-ми. При исследовании кишки выявляются острый энтерит с деск-вамацией части энтероцитов, уплощением их. Происходит укорочение ворсинок, а в их строме - отек и лимфоидная инфильтра¬ция. Значительно увеличивается количество интраэпителиаль-ных лимфоцитов. При электронно-микроскопическом исследовании в просвете кишки, в эпителии, в том числе в бокаловидных энтероцитах и в макрофагах собственной пластинки обнаружива¬ются частицы вируса характерной формы в виде колеса. Измене-
ния толстой кишки обычно носят сходный характер, нередко от¬мечаются гиперсекреция слизи, местами мелкие кровоизлияния и лимфоплазмоцитарная инфильтрация стромы.
Клиническое течение обычно легкое, реже средней тяжести и прогноз при соответствующей регидратационной терапии благо¬приятный. Очень редко ротавирусная диарея протекает тяжело и даже с летальным исходом. Обычно это происходит у детей ран¬него грудного возраста и у лиц с пониженным иммунитетом.
Заболевания, вызванные вирусами группы Норуволк. Широ¬ко распространены. Около 58-70 % взрослых людей, прожива¬ющих и в развитых, и в развивающихся странах, имеют антитела к этим вирусам. В развитых странах вирус вызывает приблизи¬тельно 30 % всех эпидемий небактериальных гастроэнтеритов. Вирус ("плюс-нитевой" РНК-содержащий) активен в течение все¬го года, без выраженной сезонности. Его считают причиной раз¬личных эпидемий, вызванных недоброкачественной пищей.
Попадая в организм, вирусы нарушают структуры клеток тонкой кишки, при этом происходит укорочение ворсинок, ги¬перплазия крипт, инфильтрация собственной пластинки лимфо¬цитами и полинуклеарными лейкоцитами, т.е. развивается карти¬на острого энтерита. Клеток, где происходит репликация вируса, не обнаружено. В желудке и толстой кишке изменений не отме¬чено. Клиническое течение заболевания, вызванного вирусами Норуволк, обычно легкое, кратковременное (24-48 ч) и прохо¬дит бесследно.
Другие варианты вирусных кишечных инфекций встречаются гораздо реже и изучены недостаточно.
БАКТЕРИАЛЬНЫЕ КИШЕЧНЫЕ ИНФЕКЦИИ
Подавляющее число бактерий может вызвать у человека ин¬фекционный процесс, причем практически во всех его органах. Кишечные бактериальные инфекции отличают присущие толь¬ко им сугубо специфические особенности. Эти особенности начи¬наются с пути заражения - алиментарного, когда микроорганиз¬мы с водой и пищей попадают в просвет пищеварительного тра¬кта, и сразу же начинается бурное размножение и возбудителей и, естественно, выделение их токсинов: экзо- или энтеротоксинов (истинных токсинов) и эндотоксинов.
Именно токсины определяют все разнообразие клинической симптоматики и патогенез острых кишечных инфекций.
Энтеротоксины выделяют не только холерные вибрионы (о холере см. лекцию 25 "Карантинные инфекции"), но сальмонеллы, кишечные палочки, шигеллы, иерсинии, клебсиеллы, кампи-лобактеры. При этом выделены две разновидности энтеротокси-на: термолабильный (у всех вышеперечисленных бакте-
рий) и термостабильный (эшерихии). Механизм связы¬вания энтеротоксина с энтероцитами следующий: возбудители выделяют муциназу и нейраминазу - ферменты, расщепляющие сиаловую кислоту гликопротеинов гликокаликса и позволяющие связаться микроорганизму с рецептором клеточной мембраны энтероцита. При некоторых инфекциях (шигиллез) подобные ре¬цепторы уже удалось выделить. Токсическое действие энтерото¬ксина - активация аденилатциклазной системы, накопление цАМФ, перфузия (флюкс) жидкости и ионов натрия из клетки. Так реализуется действие термолабильного энтеротоксина. Ме¬ханизм действия термостабильного энтеротоксина отличается участием другой циклазной системы - цГМФ. Однако эффект тот же: если термолабильный энтеротоксин стимулирует накоп¬ление и экскрецию жидкости в канал кишки, то термостабиль¬ный энтеротоксин ингибирует абсорбцию жидкости и электроли¬тов энтероцитами и стимулирует экскрецию ионов хлора. Резуль¬тирующая обоих механизмов - водная диарея.
Благодаря феномену адгезии возбудителя к гликоликали-ксу клетки хозяина токсин оказывает свое действие без проник¬новения микроорганизма в клетку.
При диарейных инфекциях, вызываемых грамотрицательной микрофлорой, ведущую роль в патогенезе играют эндотоксины, токсичным компонентом которых является липополисахарид (липид А - главная его часть, ответственная за токсический эф¬фект). Он накапливается в зоне адгезии, а затем, всасываясь в эн-тероциты, вызывает активацию простагландинов Е и F с после¬дующим накоплением цАМФ и развитие водной диареи. Как из¬вестно, липополисахарид обладает способностью воздействовать на механизм свертывания крови, приводя к тромбозу и кровоиз¬лияниям, т.е. по сути играет ведущую роль в развитии эндотокси-ческого (септического) шока, который иногда развивается при острых кишечных инфекциях, вызываемых грамотрицательны-ми микроорганизмами (сальмонеллезы).
Следует учесть, что при некоторых диарейных болезнях воз¬можно выделение как экзо-, так и эндотоксинов (сальмонелле¬зы). Некоторые авторы предлагают все бактериальные кишеч¬ные инфекции различать по токсинам, продуцируемым бактери¬ями, и по клиническим проявлениям, которые оказываются преобладающими. Американские авторы разделяют диарейные болезни на 2 группы: вызываемые инвазивными и неинвазивными возбудителями. Инвазивные, как ясно из названия, проникают в эпителий, разрушая его; типичным представителем их являются шигеллы. Прототипом неинвазивных является холерный вибрион.
Классификация бактериальных кишечных инфекций с учетом их возбудителя
I. Грамотрицательные палочки семейства Enterobacteriaceae:
1. Escherichiae
- Сальмонеллы Брюшной тиф
- Шигеллы, Сальмонеллезы
Шигеллезы (дизентерия)
- Эшерихии Эшерихиозы:
кишечная коли-инфекция
2. Klebsiellas Клебсиеллезы
3. Proteeae Протеоз
4. Yersinieae Кишечный иерсиниоз
Чума1
5. Ervinieae
II. Грамотрицательные палочки семейства Vibrionaceae
1. Вибрион Коха Холера1
2. Вибрион Эль-Тор
III. Грамотрицательные палочки семейства Legionellaceae Legionella pneumophila Легионеллез
IV. Грамотрицательные палочки семейства Spirillaceae
Helicobacter pylori Хеликобактериоз
1 См. лекцию 25 "Карантинные инфекции".
Брюшной тиф
Брюшной тиф
- острое кишечное инфекционное заболева¬ние, вызываемое S.typhi abdominalis. Возбудитель относится к ро¬ду сальмонелл, который в настоящее время включает более 2500 различных серотипов. Исторически сложилось выделять брюш¬ной тиф из всех заболеваний, вызываемых сальмонеллами, счи¬тать его основным представителем этой группы заболеваний, хо¬тя к нему и не применяется термин "сальмонеллез". В последние годы он утратил свое значение. Заболеваемость неуклонно сни¬жается, а смертность невелика и колеблется от долей процента в развитых странах до 2,3 % в Мексике, Индии. Сезонных колеба¬ний при нем не бывает, но в странах, эндемичных по брюшному тифу, заболеваемость возрастает в летние месяцы.
Брюшной тиф - строгий антропоноз, единственным ис¬точником заболевания является больной человек или бактерионоситель.
Патогенез. Заражение происходит алиментарным путем. Воз¬будитель при заглатывании попадает в тонкую кишку и раэмяо жается там, выделяя эндотоксин. Затем сальмонелла проникает в слизистую оболочку (при этом электронно-микроскопически от¬четливо виден интерэпителиальный путь проникновения, с мини-
мальными повреждениями энтероцитов), через одиночные и групповые фолликулы, в лимфатические сосуды, регионарные лимфатические узлы и дальше в кровоток. Эта первичная бакте¬риемия возникает через 24-72 ч после заражения, клинически не документируется, транзиторная, быстро прекращается в связи с фагоцитозом возбудителя макрофагами. Однако часть сальмо¬нелл сохраняется и после внутриклеточного размножения вновь попадает в кровоток, вызывая продолжающуюся в течение не¬скольких дней и даже недель повторную бактериемию. Именно бактериемией манифестирует брюшной тиф, и диагноз можно поставить, выделив сальмонеллу из крови (гемокультура). Таким образом, инкубационный период составляет 10-14 дней.
С бактериемией связаны генерализация инфекта и начало становления иммунитета. Начиная со 2-й недели заболевания, с помощью реакции агглютинации в крови определяют антитела к возбудителю. Бактериемия приводит к началу элиминации возбу¬дителя - сальмонеллы с током крови попадают в печень, а далее - в желчные пути, где находят облигатную среду для своего существования. Не вызывая клинически выраженного холецистита, брюшнотифозные палочки в большом количестве размножаются в желчи (бактериохолия), с которой и выделяются в просвет тонкой кишки. С этого момента сальмонеллы обнаружива¬ют во всех экскретах больных (фекалии, моча, пот, молоко лак-тирующих женщин). Посевы фекалий (копрокультура) становятся положительными на 3-й, иногда на 4-й неделе, когда выделе¬ние возбудителей с желчью достигает пика.
Попадая с желчью естественным путем в тонкую кишку, бак¬терии в групповых и солитарных лимфоидных фолликулах вы¬зывают гиперергическую реакцию в связи с сенсибилизацией их при заражении (первая встреча) и бактериемии (вторая встреча). Эта реакция выражается некрозом лимфатического аппарата тонкой (иногда и толстой) кишки, подобным таковому при фено¬мене Артюса.
Патологическая анатомия. Изменения при брюшном тифе делят на местные и общие.
Местные изменения при брюшном тифе наблюдаются преж¬де всего в тонкой кишке, при этом процесс локализуется преиму¬щественно в терминальном отделе подвздошной кишки на протя¬жении 1-1,5 м и достигает максимума у самого илеоцекального клапана (илеотиф). Нередко изменения развиваются и в толстой кишке (колотиф), но чаще поражаются и тонкая, и толстая киш¬ка (илеоколотиф), хотя в толстой кишке изменения выражены значительно слабее. Процесс развивается в слизистой оболочке и в лимфоидном аппарате кишечника. Брюшной тиф - классиче¬ское циклическое заболевание, и изменения в кишечнике укла¬дываются в следующие 5 стадий, или периодов, заболевания: моз-
говидного набухания, некроза, образования язв, чистых язв и за¬живления. Каждая стадия продолжается примерно неделю.
Встадии мозговидного набухания групповые фолликулы увеличиваются в размерах настолько, что становятся видимыми глазом, выступая над поверхностью слизистой обо¬лочки в виде плоских мягко-эластических бляшек серого цвета с неровной поверхностью в виде борозд и извилин, напоминающих мозг ребенка. На разрезе они сочные, розовато-серые. При гис¬тологическом исследовании групповых фолликулов лимфоциты видны в небольшом количестве, они вытеснены моноцитами и очень крупными одноядерными клетками со светлой цитоплаз¬мой и бледным ядром - макрофагами, которые принято назы¬вать тифозными (брюшнотифозные) клетками, так как эти клет¬ки фагоцитируют брюшнотифозные палочки. Тифозные клетки образуют очаговые скопления, или брюшнотифозные грануле¬мы ("тифомы"). Помимо тифозных клеток, в гранулемах видны в небольшом количестве моноциты, гистиоциты и ретикулярные клетки. Таким образом, морфологическим выражением мозго¬видного набухания является острое продуктивное воспаление с образованием макрофагальных гранулем, отражающих реакцию гиперчувствительности замедленного типа в ответ на инфекци¬онный агент. Источником макрофагов являются пролиферирую-щие моноциты. Гранулемы сливаются между собой, полностью вытесняя лимфоидную ткань. Слизистая оболочка подвздошной кишки полнокровна, в просвете кишки полужидкие и кашицеоб¬разные массы с примесью слизи (картина катарального воспале¬ния), регионарные лимфатические узлы заметно увеличиваются, становятся сочными, мягкими, красноватого цвета.
Встадии некроза групповых фолликулов брюшноти¬фозные гранулемы подвергаются некрозу, который начинается с поверхностных отделов и постепенно углубляется, достигая мы¬шечной и даже серозной оболочки. Некротические массы гряз¬но-серые, а затем имбибируются желчью и приобретают зелено¬вато-желтую или коричневатую окраску. На третьей неделе за¬болевания происходит отторжение некротических масс (стадия образования язв)и возникают изъязвления ("грязные яз¬вы"), очертания которых повторяют форму фолликулов. Они по¬являются первоначально в терминальной части подвздошной кишки, затем - в вышележащих отделах. Края свежих язв име¬ют форму валика и нависают над дном. Дно неровное, на нем вид¬ны остатки некротизированной ткани. При отторжении некроти¬ческих масс возможны обнажение и разрушение стенок сосудов с последующим кровотечением.
На четвертой неделе изъязвления становятся неглубокими, с низкими закругленными краями и гладким, свободным от некро¬за дном (стадия чистых язв); они имеют правильную
овальную форму и вытянуты вдоль кишки. В этой стадии иногда происходит перфорация язвы с последующим развитием перито¬нита.
Пятая неделя заболевания характеризуется выраженными процессами регенерации: в дне язвы разрастается грануляцион¬ная ткань, затем с краев наплывает регенерирующий эпителий и образуется нежный рубчик - стадия заживления язв. При гистологическом исследовании стенка кишки обычного строения, отмечается лишь отсутствие лимфоидной ткани в этом месте.
Влимфатических узлах брыжейки, прежде всего области илеоцекального угла, отмечаются изменения, развиваю¬щиеся в той же последовательности, что и в лимфоидном аппара¬те кишки. Сначала они увеличиваются за счет полнокровия, про¬лиферации моноцитарных фагоцитов и ретикулярных клеток, вытесняющих лимфоциты. Затем появляются тифозные клетки и формируются брюшнотифозные гранулемы, которые некроти-зируются, а затем происходит их организация или петрификация. Иногда о перенесенном брюшном тифе удается судить только по этим петрифицированным лимфатическим узлам.
Приведенное выше классическое стадийное течение брюшно¬го тифа является общепризнанным, однако оно, как оказалось, является достаточно условным. В разных участках тонкой кишки одного больного можно одновременно увидеть структурные из¬менения, характерные для двух, иногда трех стадий брюшного тифа. Чем проксимальнее расположены изменения, тем они "мо¬ложе", чем дистальнее, ближе к илеоцекальному углу, тем они "старее". Судить на основании патологоанатомических данных о стадии брюшного тифа следует по наиболее "старым изменени¬ям", наблюдаемым в терминальном отрезке подвздошной кишки.
Общие изменения обусловлены распространением брюшно¬тифозных палочек в период персистирующей бактериемии, кото¬рая длится несколько дней (а иногда несколько недель). Брюшно¬тифозные палочки неоднократно попадают в кожу и во все внут¬ренние органы, вызывая в них типичные изменения. Характер¬ным признаком брюшного тифа является розеолезная сыпь, которая появляется на 8-10-й день заболевания на коже живота, боковых поверхностей груди и на спине в виде мелких, слегка приподнятых над поверхностью кожи розовато-красных пятнышек, исчезающих при надавливании. Гистологически в со-сочковом слое дермы находят гиперемию сосудов, отек и воспа¬лительные инфильтраты из лимфоцитов, плазмоцитов, гистио¬цитов и лаброцитов. Эпидермис разрыхлен, с явлениями гиперке¬ратоза. В элементах сыпи выявляются сальмонеллы. У ослаблен¬ных больных, особенно на фоне авитаминоза С, сыпь приобрета¬ет геморрагический характер.
Является сыпь, которая при иерсиниозе развивается у 95 % больных, реже гломерулонефрит.
Аппендикулярная форма характерна для детей более старшего возраста и молодых людей. При этой форме раз¬вивается болевой синдром в правом нижнем квадранте брюшной полости и характерны высокая температура и лейкоцитоз. Кли¬ницисты диагностируют это состояние как острый аппендицит. В стенке отростка находят густую инфильтрацию нейтрофила¬ми, эозинофилами, гистиоцитами, а иногда иерсиниозные грану¬лемы из макрофагов, эпителиоидных клеток, гигантских клеток типа Пирогова-Лангханса и характерное для них гнойное рас¬плавление с кариорексисом.
Септическая форма иерсиниоза протекает по типу септицемии и характеризуется преимущественным поражением печени и селезенки, в которых описывают расстройства кровооб¬ращения, мелкие абсцессы и участки некроза с умеренной грану-лематозной реакцией. Возможны деструкция и воспалительная инфильтрация желчных протоков, системное поражение сосудов с участками фибриноидного векроза и величием вокруг них ги-гантоклеточных или эпителиоидноклеточных гранулем, а также частое поражение суставов вплоть до тяжелых инвалидизирую-щих гнойных артритов. Смертность при этой форме достигает 50%.
Иерсиниоз, вызываемый Y. pseudotuberculosis, сходен по кли-нико-морфологическим проявлениям с гастроэнтероколитиче-ским, но прогноз при нем значительно благоприятнее. Эта фор¬ма иерсиниоза обычно ветречается у лиц старше 40 лет, чаще женщин. Гистологически обнаруживают изменения, характер¬ные для одной из форм острого аппендицита, терминальный иле-ит и брыжеечный лимфаденит
Осложнения. Обычно носят инфекционно-аллергический ха¬рактер. В раннем периоде болезни возможны перфорация язв, перитонит, пневмония, желтуха, в позднем периоде - узловатая эритема, синдром Рейтера, миокардит.
Исход обычно благоприятный, но болезнь может рецидиви¬ровать или принимать хронический характер.
Смерть наступает при септической форме.
ГРИБКОВЫЕ КИШЕЧНЫЕ ИНФЕКЦИИ
Из заболеваний, вызываемых грибами, в пищеварительной трубке основную роль играет кандидоз.
Этиология и патогенез. Возбудителями являются дрожжепо-добные грибы рода Candida, из которых наиболее патогенным считают Candida albicans. Candida широко представлены в почве и пищевых продуктах, но больше всего их содержится у челове-
ка - они колонизируют слизистые оболочки и кожные покровы. Кандидоз отмечается у 52 % больных ВИЧ-инфекцией, являясь своеобразным "сигнальным признаком" этого заболевания. Очень часто бывает у новорожденных ("молочница" слизистых оболочек). У здоровых лиц частота носительства на слизистой оболочке ротовой полости составляет 50-60 %, а в кишечни¬ке - до 50 %.
Попавшие в организм человека грибы могут длительное время сапрофитировать на слизистых оболочках, выстланных многослойным плоским эпителием, в поверхностных слоях которого грибы размножаются. При ухудшении состояния организма, на фоне гормональной или антибактериальной терапии, сопровождающейся дисбактериозом, грибы проявляют свое патогенное действие. При этом распространение процесса идет двояко - по пищеварительной трубке либо путем гематогенной диссемина-ции.
Патологическая анатомия. Грибы расслаивают поверхностные слои эпителия и постепенно прорастают до подслизистой основы, а иногда и глубже, прорастая сосуды. Макро- и микроскопические изменения возникают только при глубоком проникновении грибов. На слизистых оболочках появляются беловатые или буроватые наложения, большей частью легко снимаемые. Гистологически выявляется умеренная лимфомакрофагальная и лейкоцитарная инфильтрация. Более грубые изменения появля¬ются в случае присоединения бактериальной флоры. В желудке, кишечнике при этом образуются язвенные дефекты и лимфома-крофагальные инфильтраты.
При гематогенной диссеминации появляются метастатические очаги в виде скопления размножающихся грибов без какой-либо реакции. Такие очаги обычно наблюдаются у детей, погибших в раннем неонатальном периоде, причем без какого-нибудь отчетливо выраженного первичного очага. Позднее в метастатических очагах можно найти воспалительный инфильтрат и даже склероз. Локализация метастатических очагов может быть самой разной - во внутренних органах, на клапанах сердца, в оболоч¬ках головного мозга. Генерализованный системный кандидоз иногда развивается после кардиохирургических операций (проте¬зирование клапанов, зондирование полостей).
Прогноз при кандидозе благоприятный, за исключением слу¬чаев кандидозного сепсиса, при котором возможен летальный исход.
КИШЕЧНЫЕ ИНФЕКЦИИ, ВЫЗЫВАЕМЫЕ ПРОСТЕЙШИМИ
К числу протозойных колитов относятся колиты, вызывае¬мые лямблиями, амебами и балантидиями. Протозойные колиты
отличаются тем, что они всегда высокие по локализации (слепая кишка) и глубокие, с длительно не заживающими язвами и гру¬быми рубцами. Наряду с кишечником нередко поражаются внутренние органы - печень, селезенка, головной мозг.